近日,通大附院心律失常中心成功为一名,心脏严重转位的高危扩张型心肌病合并严重心动过缓患者,实施了心脏再同步化治疗除颤器(CRT-D)植入术,术后患者心功能明显改善生活,质量大大提高。
危在旦夕:心跳随时“罢工”
72岁的茅大爷(化名)被诊断为“扩张型心肌病、慢性心力衰竭”,近一年来,他的身体状况急剧恶化,反复出现乏力、胸闷、气急症状,日常活动严重受限,人也日渐消瘦,生活质量大幅下降。
接诊的心律失常中心副主任医师陈子微介绍,患者心脏超声显示左心室显著扩大至64mm,左心室射血分数(反映心脏泵血能力的重要指标)下降至0.34,血清标志物利钠肽前体含量高达8000pg/ml(数值越高,说明心功能越差),这些数据都表明他的心脏泵血能力已经严重受损。
更危险的是,动态心电图检查发现,他最慢时候的心率只有20次/分(正常成年人安静时心率一般在60~100次/分),还出现过长达5秒的心脏停搏,且有室性心动过速发作。这就像一颗“定时炸弹”,随时可能因为恶性心律失常导致晕厥甚至猝死。
不过,治疗起来却没那么简单。对于茅大爷这种心室收缩不协调的严重心衰患者,如果植入普通的双腔起搏器,虽然能解决心跳慢的问题,但可能加剧心室收缩不同步,反而加重心衰,风险非常大。
险象环生:导管难寻“入口”
面对复杂危重的病情,心律失常中心团队组织了多学科讨论。经过和患者及家属的充分沟通与评估,团队认为植入心脏再同步化治疗除颤器(CRT-D)是最佳治疗方案。这种设备不仅能提供最基本心脏起搏保障,维持心率稳定在60次/分钟以上,同时可通过双心室起搏纠正心脏收缩不同步,改善心脏泵血效率,缓解心衰症状,还能在发生致命性室性心律失常时及时除颤,防止猝死。
心律失常中心主任陆齐教授介绍,CRT-D植入术是目前起搏电生理领域最具挑战性的手术之一,其难点在于成功通过冠状静脉窦,将左心室电极导线精准植入到心脏侧后壁最延迟收缩的靶静脉内。茅大爷因长期心衰,心脏结构发生了显著改变,为手术带来了巨大挑战。
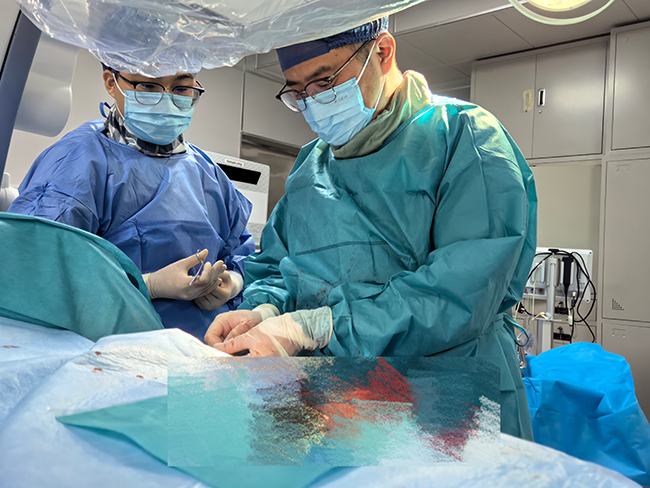
右一:副主任医师陈子微
术中,由于患者右心房、心室极度转位,三尖瓣环严重扩张,在DSA设备下反复变换多种投照角度,常规方法始终无法准确定位冠状静脉窦口。导管反复尝试均被巨大的三尖瓣环弹入右心室,巨大的三尖瓣环就像一个不断晃动的“迷宫入口”,导管一次次被“拒之门外”或“误入歧途”。此外,手术团队成员身着沉重铅衣,为了获得更好操作角度和视野,还得长时间保持如半蹲位这样的姿势进行操作,体力和技术都面临着很大考验。
绝境突围:妙手成功“救心”
面对困境,手术团队沉着冷静,创新性地采用“双路径协同定位法”:首先通过右侧股静脉送入长鞘和可调弯导管,经下腔静脉逆行进入右心房,初步探寻到冠状窦口的大致区域;随后再经原锁骨下静脉通路,在股静脉导管提供的方位指引下,进行更精细的尝试。 凭借精湛的导管操控技术和默契的团队配合,终于成功将造影导管送入“深藏不露”的冠状静脉窦!随后,左心室电极被精准地送入目标靶静脉并固定良好。
随着CRT-D装置的顺利植入和参数优化,手术取得圆满成功。术后,茅大爷心率立即恢复至安全范围,心脏再同步化治疗也已开始起效,胸闷气急症状得到明显缓解,心功能改善效果显著。
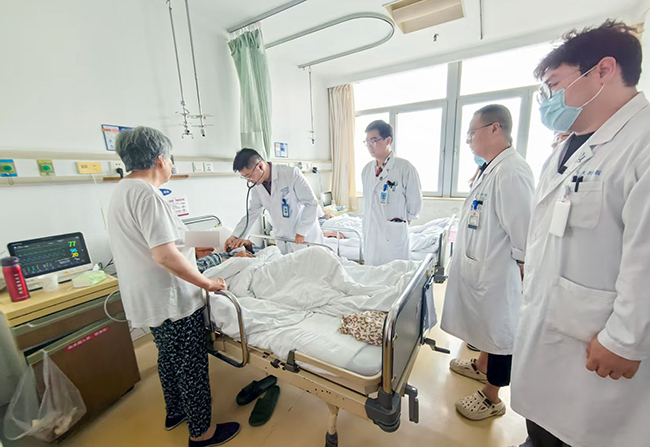
左二:副主任医师陈子微
通大附院心血管内科心律失常中心将继续致力于心力衰竭、心律失常等重大心血管疾病的规范化、个体化、精准化诊疗,不断挑战技术高峰,为江海百姓的心脏健康保驾护航。
(供稿:居靖雯 陈子微)
