推开那扇厚重的铅灰色感应门,ICU的世界便以一种极致的专业与紧张扑面而来。这里没有普通病房的家属陪伴,只有此起彼伏的仪器蜂鸣――多参数监护仪规律的"滴滴"声如同生命的节拍器,呼吸机的送气声沉稳如钟摆,微量泵以精确到0.1毫升的速度输注着救命药物,空气里弥漫着消毒水与高浓度氧气混合的、独属于重症医学的凛冽气息。
正是在这样一个以精密仪器为甲、以生命信仰为矛的战场,一周前的那个凌晨,冯先生的担架车带着急促的警报声,冲破了ICU的感应门......主动脉夹层以其极高的死亡率和迅猛的病情进展,被称为“体内的不定时炸弹”。许多患者甚至来不及抵达医院,生命就已戛然而止。成功的手术,是撕开死亡阴影的第一道裂隙;而术后精准、细致的护理,才是真正照亮康复之路、守护生命延续的那束光。
一周前的早晨我刚到科室,就听说凌晨收治一位年轻的患者――冯先生,诊断为主动脉夹层。作为一名曾轮转过心脏外科监护室的护士,我深知这种疾病的凶险。绝大多数患者艰难求生,能顺利康复的屈指可数。我深吸一口气,做好了打一场硬仗的准备。

交接病情时,我得知冯先生疾病的早期没有明显症状,仅表现为咳嗽气促,在呼吸科与心内科之间辗转,ICU会诊时建议再次详细做一次检查,沉默的主动脉夹层被暴露了,于是冯先生立即接受了“主动脉弓人工血管置换并支架象鼻手术”,术后转入我科监护治疗。回顾冯先生的既往,有高血压病史,日常体重和BMI都高于正常。我不由感叹:这真是不幸中的万幸!要知道主动脉夹层绝大多数患者发病骤急,如在情绪激动时突然遭遇“当头一棒”,错失抢救的黄金6小时。而冯先生,却在命运的悬崖边,于死亡的裂缝中窥得一线生机。
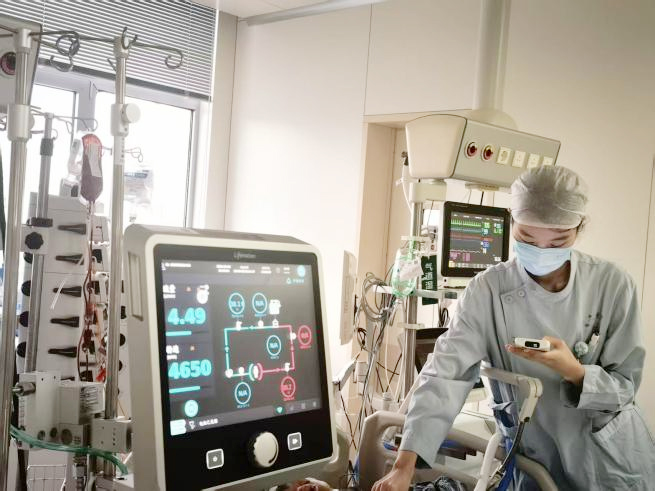
手术成功了,但挑战才刚开始。此时的冯先生身上置满了各种管道,脆弱得像一件精密的瓷器。令我惊喜的是,当我呼唤他时,他竟清晰地点了点头。我立即俯身安慰:“手术非常成功,但身上管道多,先别着急活动,尤其不能情绪激动――你本身有高血压,血压一高,伤口渗血甚至血管再破就危险了。”万幸,他听进去了。监测屏上跳动的血压数值,渐渐回落至理想范围。
那一天,我的目光几乎未离开过监护屏幕,严格调控着他的血压,不敢有半分松懈。在家属探视后,他的情绪越发平稳。尽管无法动弹,他始终用眼神表达着理解与配合。
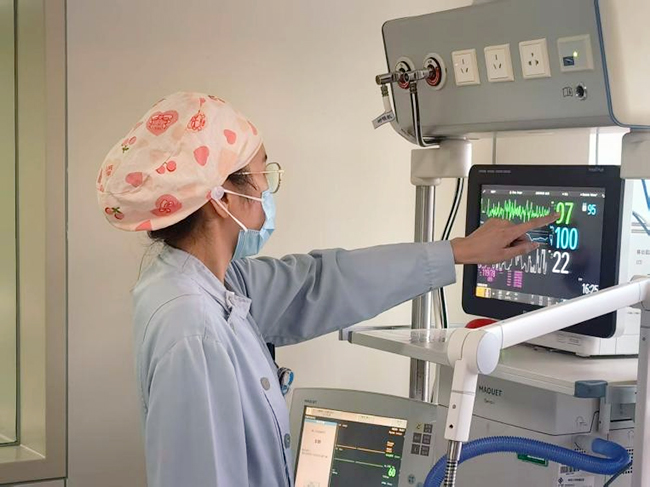
医、护、患的共同努力,很快换来曙光。第二天,冯先生成功拔除气管插管,能简单进食流质;拔管后一天,我们扶着他尝试床边坐起――这是至关重要的早期康复。尽管虚汗淋漓,他却露出了转至ICU后的第一个笑容,连声道谢。那一刻,所有的疲累仿佛都有了回响。8月25日,冯先生顺利转至普通病房;8月30日,康复出院。但这并非终点,而是另一段健康管理的开始。
在ICU,时间以秒计算,生命以毫厘守护。每一个闪烁的屏幕、每一次匆忙的脚步声、医护人员之间简短的指令,都拼凑出这个科室高速运转的节奏。但在这看似冷峻的空间里,从未缺席的是温柔的鼓励、耐心的支持和坚定的守护――那是我们为生命点起的微光,照亮死亡裂缝中,那条走向重生的路。
(供稿:西区重症监护病房 主管护师王超)
