“真没想到,在家门口的医院就能完成这么复杂的肝脏手术,恢复得还这么快!特别感谢通大附院的医生们!”
9月8日,我院党委委员、副院长、肝胆胰脾外科主任医师陆玉华教授与副主任医师郭青松等团队进行查房时,73岁患者李大伯的女儿激动地说。就在上周,陆玉华教授团队成功为李大伯实施腹腔镜下荧光导航解剖性肝右后叶切除术,目前患者恢复良好。
左四:主任医师陆玉华教授 右三:副主任医师郭青松
如今,我院肝胆胰脾外科已可常规开展各类精准肝段、肝叶切除及联合肝段切除等复杂手术。尤其在荧光导航、三维可视化等前沿技术的辅助下,实现了“微创化、精准化、功能化”的现代外科目标。
“体检时发现这么大的问题,现在回想起来,真是来得太及时了!”谈及父亲的就诊经历,李大伯的女儿仍心有余悸。一个月前,有30年慢性肝炎病史的李大伯在体检中发现肝脏占位性病变。为进一步明确诊断,家人立即带他至我院陆玉华教授门诊就诊。经MRI增强扫描,提示其肝右后叶有一个4.8×3.8cm的占位,初步考虑为“肝右后叶肝细胞癌”。
“肿瘤位于肝右后叶流域,该区域解剖结构复杂、血管胆管交织,是肝脏手术中的‘高难度区域’。”陆玉华教授介绍,此次手术不仅要完整切除肝右后叶第6、7段病灶,还需避免损伤其他肝段的入肝和出肝管道,尤其是肝右后叶与下腔静脉之间存在3-5支肝短静脉,即便是细小分支撕裂也可能引发致命性大出血。另一方面,若不系统切除6、7段,肿瘤复发风险将显著升高,而保护好剩余肝功能,是保障患者术后生活质量的关键。

右一:主任医师陆玉华教授 右二:副主任医师郭青松
面对这一挑战,陆玉华教授团队决定采用荧光导航腹腔镜技术。传统肝右后叶切除术中的切除线多依赖人为设定,并非真实解剖边界,易导致术中出血多和术后肝组织缺血淤血。团队术前通过三维可视化技术重建肝脏模型,精准标注肿瘤位置、血管走行及预切除范围;术中借助荧光导航系统,经吲哚菁绿染色清晰显示肝右后叶缺血线,在腹腔镜下逐层解剖肝蒂、阻断门静脉血流,并沿肝静脉走行精细分离肝实质。在麻醉手术科的密切配合下,团队成功避开重要血管与胆管,完整切除病灶,术中出血量30ml,无血管损伤等并发症,手术全程没有输血,历时4小时顺利完成。
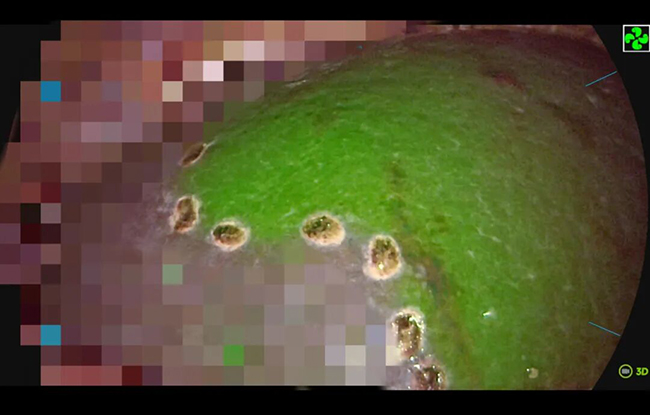
吲哚菁绿染色清晰显示肿瘤位置
右一:主任医师陆玉华教授 左一:副主任医师郭青松
值得一提的是,与李大伯同病房的何先生也同样受益于该项技术。1个月前何先生在体检时意外发现肝脏尾状叶占位,起初在外院就诊,被告知无法行微创手术辗转来到我院,为延长生存期并提高生活质量,团队为他实施腹腔镜下肝尾状叶切除术,手术团队在三维高清视野下,借助实时荧光显示,肿瘤边界和血管走向一目了然,团队精准分离紧贴肿瘤的肝左静脉和肝中静脉,完整切除包含肿瘤在内的整个左侧尾状叶,术中出血仅5ml,患者术后3天拔除引流管,4天出院。

荧光染色清晰显示肿瘤边界和血管走向
(供稿:吴丹丹)
